肩関節周囲炎(四十肩・五十肩)
原因・症状
原因
明らかな原因は不明ですが、
靭帯や腱、関節包、滑液包、骨、軟骨など肩関節を構成する組織に炎症が起きることで痛みや拘縮につながります。
このように、明らかな素因なしに発症する場合と、その他疾患に関連して生じる可能性があります。
また、老化など組織の変性により起こりやすいとも言われています。経年的な日常生活や仕事、趣味活動など、くり返す肩への負担や刺激により発症しやすくなります。
日常動作で肩を痛め炎症や不動が長引く場合や、姿勢不良や肩への負担が大きい場合、糖尿病の既往がある場合などにより、肩関節周囲炎につながりやすくなると考えられます。
広義の意味では、五十肩のように肩関節の炎症疾患を広く指す場合、上腕二頭筋腱炎・腱板炎など肩に関する疾患を含んでいる場合があります。
狭義では、いくつか判別できる肩関節疾患を除外したものを指す場合があります。
炎症が波及すると、線維芽細胞や膠原繊維の増殖、痛みや安静による不動により関節包の拘縮と脆弱性が生じます。また軽微な外傷は、炎症を蔓延させ慢性化します。
症状
主な症状は、痛みと運動制限です。それにより日常生活が障害されます。
痛み
痛みは日常の様々なタイミングで出現します。主に3つに分類できます。
安静時痛:安静にしている時にでる痛み
例)- 椅子に座っている時に痛みがでる
- じっとしている時に痛みがでる
- 肩を動かさず何もしていなくても痛みがでる
動作時痛:肩を動かした時にでる痛み
例)- 手を上に挙げた時に痛みがでる(棚の上に手を伸ばす・バンザイをする)
- 手を後ろ・背中に回した時に痛みがでる(トイレでの清拭・スボンにベルトを通す)
夜間時痛:夜間、睡眠時にでる痛み
例)- 肩が痛くて寝付けない
- 肩が痛くて目が覚める
運動制限
痛みや拘縮があり肩が動かせない状態です

- 高いところに手が届かない
- 服の着替えが辛い
- 洗髪がやり難い
- 反対の脇に手が届かない など
可動域制限(拘縮)は、特に肩関節の屈曲(上に挙げる)、外旋(外に開く)、内旋(手を背中に回す)が制限されていきます。
類似する疾患名
炎症の部位や状態から以下のように分類されることがあります。
- 烏口突起炎
- 上腕二頭筋長頭腱炎
- 肩峰下滑液包炎
- 肩関節腱板炎(変性性、外傷性)
- 石灰沈着性腱板炎
- 肩関節拘縮(拘縮肩)
- 関節包炎
- 凍結肩
- 肩鎖関節炎
- 腱板疎部炎 など
類似した疾患、広義の肩関節周囲炎にはこれらが含まれています。また複数同時に生じている場合があります。
病期
通例では炎症期、拘縮期、回復期の3つに分類され、それぞれ特徴が異なります。
炎症期(その他の表現:急性期、痙縮期、凍結進行期)
肩関節周囲炎の発症初期、炎症が出現した状態です。発症初期は肩の痛みが出現し気がつきます。 増悪すると夜間時や安静時にも痛みが出現します。動かした時の痛みだけでなく、肩がジンジンする・ズキズキするなどと表現される方がおられます。 動作時には強い痛みがあり、さまざまな日常生活動作で支障をきたします。無理に動かすことで炎症が蔓延し痛みが引かない場合や、痛みが強く動かせない場合などさまざまです。不動などにより拘縮が出現し始めます。
拘縮期(その他の表現:凍結期)
炎症が落ち着き、併せて痛みが軽減していきます。拘縮が進行する時期です。可動域制限が主な症状となり、あらゆる方向の可動域が制限されます。強い痛みは落ち着いてくることが多く、 可動域範囲の限界を超えるような運動を強制されると痛みを生じます。肩がだるい・重いなどと表現される方がおられます。
回復期(その他の表現:慢性期、解凍期)
痛みや運動制限が次第に回復、改善に向かう時期です。発症初期の炎症や疼痛が改善し、拘縮が進行した後、症状が落ち着き肩関節を動かせるようになります。 主症状は拘縮期と同様に可動域制限であり、肩関節の可動域改善が中心です。状態により異なりますが、自動運動や他動運動を痛みのない範囲でしっかり行います。日常でたくさん肩を動かすことで、肩が疲れやすいなどと表現される方がおられます。
診断
問診・視診、画像検査などを行い診断します。診断技術の進歩とともに明確に分類されるものがあり、一部の組織に限定した症状がある場合、肩関節周囲炎とは別の疾患名を診断します。また腱板断裂や石灰沈着性腱炎などは治療法が異なるため判別が必要です。 流れとして、まず骨折や脱臼、打撲、腫瘍、リウマチなどの基礎疾患、感染症などの疾患を除外していきます。 そして肩関節のどの部位に炎症があるのか判別していきます。
問診・視診
症状の確認、経過を確認します。肩関節の可動域を測定します。健側との比、局部的に動きにくい可動方向など診ていきます。
画像所見
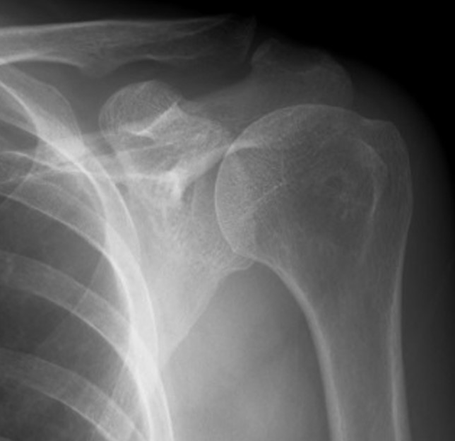
レントゲン検査(X線)
撮影を行いますが、大きな異常が見られないのが特徴です。
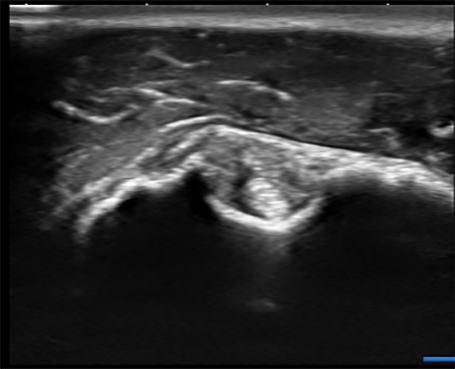
超音波検査
肩関節周囲の炎症を発見するために行う場合があります。
MRI検査、関節像影検査
その他疾患を除外するため補完的に行い、軟部組織を精査する場合があります。
治療
肩関節周囲炎の治療方針は保存療法です。自然治癒しない場合、早期回復が見込めるため適切な治療に積極的に取り組むことが重要です。 内服や注射などの薬物治療、リハビリテーションを行います。日常生活の過ごし方や自主練習なども大切です。 症状や状態、各時期にあわせて治療方針を決定、変更することが重要です。可及的早期に痛みや拘縮を予防改善し、再発予防まで行うことが目的です。
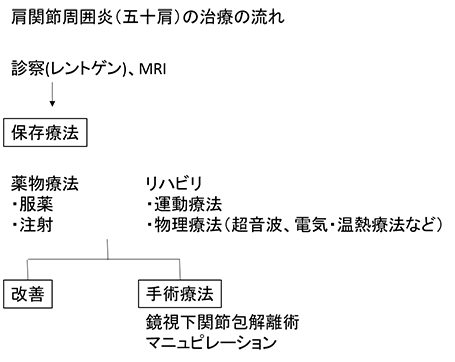
薬物治療
症状にあわせて炎症や痛みの改善を行います。改善することで拘縮の予防、日常生活が過ごしやすくなります。
内服
一般的に非ステロイド性抗炎症薬(NSAIDs)などから行います。経口接種するだけでなく、湿布薬などの外用薬も用います。
注射
肩の関節内、肩峰下など主に痛みが強い場合に行います。ステロイドや局所麻酔薬を混合したり、ヒアルロン酸ナトリウムを用います。
リハビリテーション
炎症、痛み、拘縮などを改善、予防するために行います。薬物治療と併用する場合が多く、その反応や効果をみながらリハビリ内容を調整します。 可動域訓練、筋力訓練などの運動療法だけでなく、物理療法や日常生活指導も行います。負荷や量、頻度が重要で、「無理やり・少なすぎ」では効果は薄れるだけでなく、却って症状が増悪する場合があります。
各時期別治療方法
炎症期
まず炎症を改善させることが最優先です。そのために、日常生活や仕事などで炎症が増悪しないよう無理をせず適した安静が必要です。 薬物治療で早期に炎症・痛みを軽減させることが重要です。痛みがあまりに強い場合は三角巾を使用します。
拘縮期
痛みが軽減し運動制限(拘縮)が主体となる時期です。炎症が軽減しているため少しずつ運動を行い、拘縮の増悪予防、改善を図ります。リハビリ後や日常で動かした際などに痛みが出る場合、内服を継続します。
回復期
回復に向けしっかりと運動することが必要になります。拘縮が残存しないよう注意が必要です。積極的に可動域改善のためのストレッチや、筋力強化などの運動療法を行います。この時期は特に積極的なリハビリを行うことで回復が早くなります。運動療法による改善が乏しい場合には、手術療法を検討することがあります。
その他
改善が乏しい場合や拘縮が重度な場合、圧をかけて生理食塩水や局所麻酔薬を関節内に注入し関節包を膨らませる方法(パンピング)を選択することもあります。また、ごく稀に非観血的肩関節授動術※や鏡視下肩関節包解離術※などの外科的処置・手術を行う場合があります。
予後
多くは退行性に変化し、自然治癒すると言われています。罹患期間は半年から1年、長期の場合2年以上など個々さまざまに期間が変化します。拘縮を中心とした運動障害は、残存する可能性があります。
放っておいて「良くなる」場合と「良くならない」場合があり、注意が必要です。「良くならない」場合はリハビリが非常に重要です。早期よりリハビリを行い、回復を促進し、運動障害が残存しないよう努める必要があります。
炎症や痛みによる不動が続き拘縮が進行すると、滑液包や関節包などが癒着し、さらに増悪した状態「凍結肩(frozen shoulder)」へ移行する場合があります。
症状が改善しても、再発を繰り返す場合があります。普段の日常生活や仕事をするときの姿勢や肩関節への負担が影響していると考えられます。
また糖尿病の既往は、炎症や痛みが改善しにくい、拘縮が起こりやすいなど予後不良因子のひとつです。
リハビリテーション
自然治癒しない肩関節周囲炎に対して重要であり積極的に取り組む必要があります。また早期より行い、疼痛や拘縮の進行を和らげるため、早期回復を促進するために行います。リハビリの目的は、
- 炎症や疼痛をより早期に軽減すること
- 拘縮の増悪を防ぎ、改善すること
- 生活指導などを行い、負担を少なく楽に生活すること
と言えます。関節可動域訓練や筋力訓練などの運動療法、日常生活指導、物理療法、自主練習指導を行います。リハビリ処方は、医師の判断に委ねられます。炎症が落ち着き、拘縮期と判断され、積極的な運動を許可されてからリハビリを開始する場合や、炎症が強い発症初期より開始する場合があります。肩関節や日常生活の状態にあわせて、適した内容や負荷を見極め、運動療法を進めていきます。
各時期別リハビリテーション
炎症期
炎症や痛みの改善、拘縮予防のために行います。無理に運動を行うと炎症を増悪させ、痛みや拘縮を助長させる可能性があります。日々の炎症や痛みの変化、薬物治療の効果をみながらメニューを組んでいきます。
可動域訓練として、肩甲骨の運動(肩甲胸郭関節)をしっかりと行う必要があります。炎症増悪しない範囲での肩甲上腕関節の運動を進めていきます。また脊柱・体幹など肩の動きを代償する部分も柔軟性を改善させておくことが必要です。
生活指導では、日常での腕の使用方法や就寝時の腕の位置など調整することで痛みが少なく過ごすことが出来ます。腋を閉じたまま肘から先で家事を行ったり、睡眠時は肘の下にクッションを入れたり、横向きで枕を抱くように寝るなどの工夫ができます。
物理療法では、アイシングや微弱電流、超音波(リーパス)などを行います。
自主練習は、自分で筋肉をほぐしたり、炎症が増悪しない範囲で屈曲や外旋方向への持続的なストレッチなどをゆっくり行います。
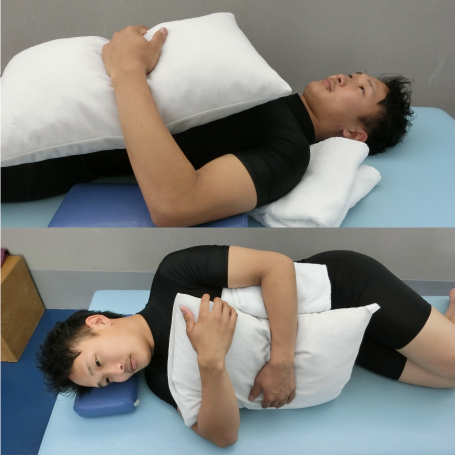
拘縮期
拘縮が出現・進行し始める時期であり、予防・改善のために徐々に積極的なリハビリを行うことが必要です。 炎症期に比べ痛みが軽減している時期であり、少しずつ肩関節の運動を増やしていくことが可能です。リハビリ前後など症状が出た時に内服するなど、薬物治療が減る傾向にあります。炎症が軽減している場合、温熱療法で患部の血流を改善し動かしやすくします。 可動域訓練では、肩甲上腕関節の拘縮を改善させていきます。しかし無理やり可動域を改善しようとすると、痛みや防御性収縮(痛みなどの防御反応として力が入ること)が起こります。すると肩に疲労感が出たり、拘縮に対するストレッチができずリハビリの進行を妨げます。 日常生活では、肩の動きは制限されながらも動かせるようになってきます。日常生活でしっかり動かすこともリハビリ促進のひとつです。
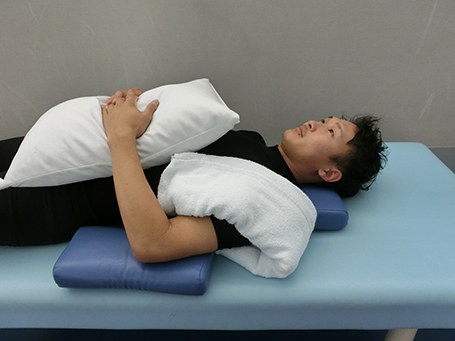
回復期
可動域の改善が徐々に見られ回復へと向かう時期です。回復と言っても、拘縮や筋力低下、時には痛みが残存する場合があります。そのため、積極的なリハビリを行うことが重要です。 また、目標とする仕事やスポーツ競技へと復帰するための動作練習を行います。可動域では、患部を下に横向きに寝ると違和感がある、背中に手を回しにくい、上まで手を挙げきれないなど、しっかりと拘縮を改善させきる必要があります。また再発予防のため、肩関節の運動を継続的に行い、習慣づけることが大切です。 日常生活では、肩に無理が無ければ生活でどんどん使用し動かしていくことが望ましいです。生活の中で肩を動かす頻度が増えることで、症状のさらなる改善を促進することが期待できます。
リハビリテーションの種類
可動域訓練
肩の可動域を改善させるためには、
- 肩甲上腕関節
- 肩甲胸郭関節
- 脊柱/胸郭・肋骨
の主に3つの関節・動きを改善させる必要があります。肩関節は、360度さまざまな方向に動かしたり、捻ったりすることができます。手を上に挙げる挙上/屈曲といった1方向だけでなく、様々な方向に動かせるよう改善しなければなりません。 リハビリでは、関節に伸張や牽引などの徒手的なストレスをかけていきます。どの部分・どの組織の制限なのか、判別することが重要です。
肩甲上腕関節
肩を構成する関節の中で一番大きな可動域があり、拘縮すると可動域が大きく制限されます。 また、肩関節の炎症、肩甲上腕関節周辺の組織に多く出現するため、主に肩甲上腕関節で肩関節の拘縮が起こります。肩甲上腕関節を構成する筋や靭帯、関節包といった軟部組織の拘縮や癒着が起こります。 そして、肩甲上腕関節の前方・後方・上方・下方組織などそれぞれを全周的に改善させる必要があります。
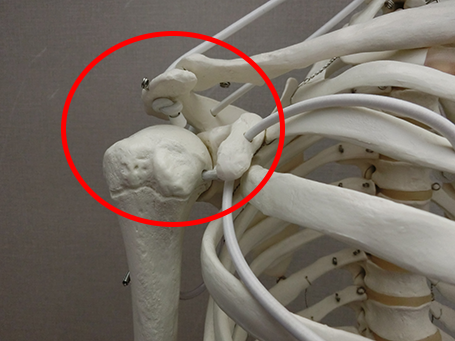
肩甲胸郭関節
肩甲胸郭関節の制限は筋性による原因を主としています。広背筋や僧帽筋、肩甲挙筋、菱形筋、前鋸筋、大胸筋、小胸筋などを指します。肩関節周囲炎は、肩甲上腕関節の制限が主要であり、著明な制限は肩甲胸郭関節に無い場合が多いです。 肩甲胸郭関節の動きが不十分であると、肩甲上腕関節に負担がかかるため、互いに補い合い可動性を獲得しておくことが重要です。そして肩甲上腕関節を代償する役割としても機能します。拘縮がある際に挙上すると肩が異常にすくめた状態になります。これは肩甲胸郭関節が代償した動きと言えます。 また肩甲胸郭関節の肩甲骨がしっかり可動するためにはその土台である胸郭が非常に重要となってきます。
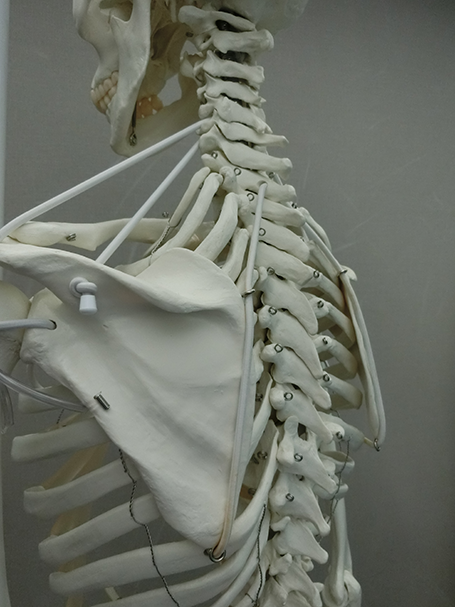
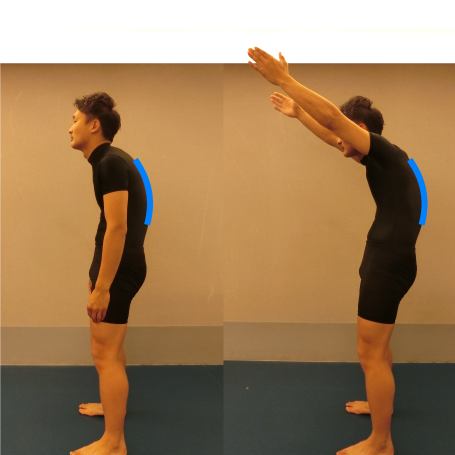
脊柱/胸郭・肋骨
肩関節の可動域に、重要な項目のひとつです。例として、猫背姿勢だと手は挙上しにくくなります。 肩関節周囲炎により直接的に拘縮が起こることはありません。肩の炎症や痛みなどによる不動から、2次的に固さが出現する場合があります。 脊柱は、全体がしなる様に動くと非常に良いです。動きで言えば前屈・後屈を中心に側屈、回旋などです。肩関節の動きにあわせて様々な動きが求められます。胸郭は肋骨の動きが重要となります。しっかりと胸郭が開いたり閉じたりする必要があります。 肩甲胸郭関節同様に、肩甲上腕関節の制限を代償する役割もあります。固さは、日常姿勢からの習慣的なものが多いです。また腰痛があると、脊柱が制限され肩関節に負担がかかることがあります。

筋力訓練
肩関節周囲炎発症後の筋力低下は、直接的な筋の損傷などは無いため、二次的なもの、廃用的なものが原因と考えられます。
痛みや炎症などによる不動や安静が長期化し、肩全般が筋力低下する可能性があります。肩が疲れやすい、重たいものを持ち上げにくいなどの状態があります。
肩の筋力改善は、
- 肩を挙げるために必要な三角筋
- インナーマッスルと言われる腱板筋
- 肩の土台となる肩甲帯周囲筋
をそれぞれ訓練する必要があります。また一部が不十分であっても、他を鍛えることで補うことができます。
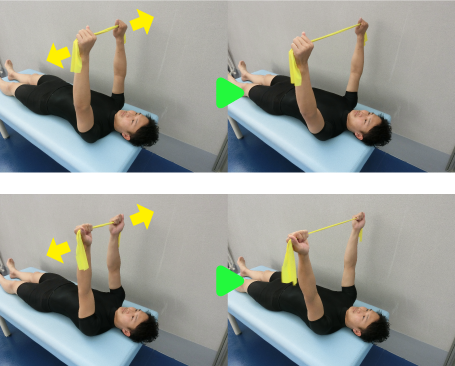
三角筋
三角筋は肩を挙げる時に大きく作用します。三角筋の繊維は3つに分けられ、前部:前方・挙上、中部:側方・外転、後部:後方・伸展に作用し、それぞれ主な役割が異なります。特に横に90度挙げた状態、外転運動が有効です。

(上:手のひら下向き 下:手のひら前向き)】
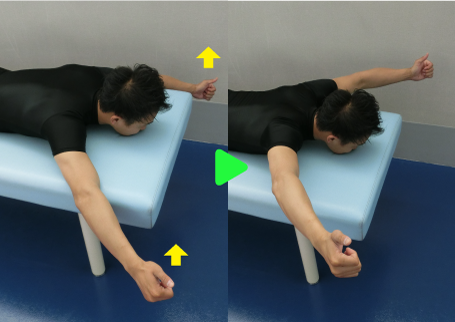
腱板筋
肩のインナーマッスルと別称されています。棘上筋、棘下筋、肩甲下筋、小円筋の総称です。特に回旋(肩を捻る)動作で訓練できます。



肩甲帯周囲筋
肩甲胸郭関節に作用する上記記載した筋群と同義語です。土台である肩甲骨周囲筋が安定していることで、肩関節がしっかり機能します。 また力強く動かす動作や重量物を持つなどの高負荷な動作で重要です。背面の僧帽筋や菱形筋、前面の前鋸筋などそれぞれ訓練する必要があります。
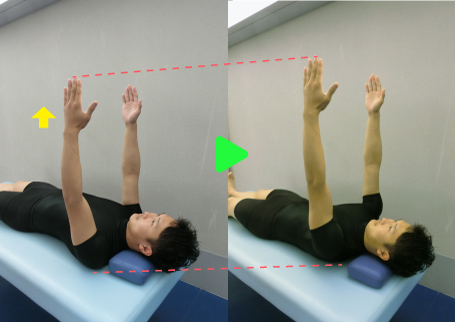
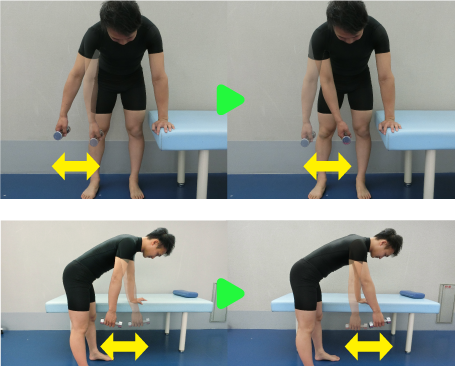
自主練習
自主練習は、炎症や疼痛、拘縮の状態にあわせて内容や量を判断する必要があります。その中で、上記のような可動域・筋力訓練を自主練習として行います。

外科的処置・手術
拘縮が重度な場合、凍結肩・拘縮肩へ進行している場合や、リハビリテーションで可動域の改善が乏しい場合にごく稀に行います。治療の最終選択肢となる場合が大半です。
「手術したら良くなる」ことは全くなく、事前に少しでも可動域・筋力の改善を図っておくことと、術後今まで以上に積極的に適したリハビリテーションを行うことが必須です。
後療法が適さない場合、拘縮が再発し、痛みの出現につながります。
非観血的肩関節授動術
主に診察で行います。局所麻酔を行います。肩関節の神経の根本(首もとあたり、第5頚髄神経根ブロック)に超音波ガイド下で確認しながら注入します。
その後、医師によって徒手的に肩関節をゆっくりと動かしながら拘縮改善・癒着を剥がしていきます。麻酔が効いている当日は三角巾を使用します。
直後より、拘縮予防のために可動域訓練が必要です。数日間は油断すると容易に拘縮が再発します。鎮痛薬などを併用し継続して積極的にリハビリテーションを行うことと、自主練習が非常に重要です。
鏡視下肩関節包解離術
手術療法として、全身麻酔下に関節鏡視(内視鏡)にて行います。拘縮している関節包を剥離させていきます。術前後で肩関節可動域が改善していることを確認します。 術後より鎮痛剤などを併用しながら積極的な可動域訓練が必要です。 術直後は、手術によって拘縮が改善し可動域が保たれていますが、関節内に出血や炎症が多いため不動が続くと癒着瘢痕し容易に拘縮が再発します。 固くならないために可動域を維持し続ける必要があります。炎症が落ち着いた後は筋力訓練を積極的に行い、筋力の改善を図る必要があります。
予防
普段から適度な運動を行い、肩関節を動かしておくことが拘縮や筋力低下の予防につながります。 肩の血液の循環をよくするために、日常から肩を温め、適度に動かすことが大切です。入浴時に肩をしっかり温め、肩掛けを使うなどして日常的に肩を冷やさない工夫も効果的と言えます。また、体操や腕を振ってのウォーキング、ストレッチを行い、普段から良い姿勢を心がけることも良いでしょう。 ただし、すでに痛みが強く生じている場合は無理に動かさず、医療機関への受診を検討してください。拘縮を予防することは大切ですが、炎症や痛みが増悪してまで肩を動かすことはかえって危険な場合があります。
キーワード
- 運動制限:痛みや拘縮により肩関節が動かない・動かせないことを指します。
- 拘縮:関節が固まって動きが制限されている状態を言います。原因は筋肉や皮膚、関節包の固さなどさまざまです。